睡眠時無呼吸症候群(SAS)外来について
睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)は、眠っている間に呼吸が何度も止まったり、浅くなったりする疾患です。
一般的には、10秒以上呼吸が止まる「無呼吸」や、呼吸が浅くなる「低呼吸」が一定数以上起こる場合に睡眠時無呼吸症候群と診断されます。
「いびき」だけの病気と思いがちですが、日中に強い眠気や集中力の低下が現れることがあります。また、高血圧や糖尿病、脂質異常症などの生活習慣病の悪化や、心筋梗塞や脳梗塞にも深く関係しています。
荒川区町屋の高橋医院では、睡眠時無呼吸症候群が疑われる方に向けて、自宅でできる睡眠検査(簡易PSG・精密PSG)と、CPAP治療を中心とした専門外来を行なっています。
「いびき」は体からのサインかもしれません
- 家族から「いびきが大きい・呼吸が止まる」と言われた
- 日中、眠気が強くて困ることがある
- 朝起きたとき、口が乾いている/頭痛がある
- 体重が増え、首まわりが太くなった
こうしたサインがある方は、一度ご相談ください。

このような症状は睡眠時無呼吸症候群のサインかもしれません
睡眠時無呼吸症候群の症状は、眠っている間に起こるため、自分では気付きにくいことが特徴です。
ご家族からの指摘や、日中の不調がヒントになることが多くあります。
夜間(睡眠時)の症状
- 大きないびきをかく
- いびきが急に止まり、しばらくして「フーッ」と大きく息をする
- 呼吸が止まっていると家族に言われた
- 寝ている間に何度も目が覚める
- 寝汗をよくかく
- 口やのどの渇きが強い
日中の症状
- しっかり寝たつもりでも、強い眠気がある
- 会議中や運転中、仕事中につい居眠りしてしまう
- 朝起きたときに頭痛がする
- 疲れがとれない
- 集中力が続かず、仕事や勉強の効率が落ちた
- 気分が落ち込みやすい
睡眠時無呼吸症候群の種類と原因
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が止まる/浅くなる状態を繰り返す疾患で、大きく 2つのタイプに分かれます。放置すると慢性的な酸素不足により、心臓や血管へ負担がかかり、高血圧・心不全などのリスクや、日中の強い眠気につながることがあります。
閉塞性睡眠時無呼吸(OSA)
最も多いタイプで、日本人にも多く見られます。
喉から気管にかけての空気の通り道(上気道)が狭くなったり塞がったりすることで起こり、いびきを伴うことが多いのが特徴です。
主な原因
- 肥満(首まわりの脂肪による気道の狭まり)
- 下顎が小さい、または後退している
- 扁桃腺が大きい
- 加齢
- アルコールや喫煙などの生活習慣
中枢性睡眠時無呼吸(CSA)
気道は開いているものの、脳から「呼吸しなさい」という指令が適切に出なくなることで起こります。いびきが目立たない場合もあります。
主な原因
- 心不全
- 脳梗塞
- 甲状腺機能低下症 など
いびきが大きい、睡眠中に呼吸が止まると言われた、日中の眠気が強いなどの症状がある方は、早めにご相談ください。症状に応じて検査・治療をご案内します。
放置することのリスクと影響
睡眠時無呼吸症候群を放置すると、次のような影響が出る可能性があります。
血管・心臓への負担
繰り返し低酸素状態になることで、交感神経が優位な状態が続きます。その結果、血圧が上がりやすくなり、高血圧や心不全、不整脈などのリスクが増加します。また、動脈硬化が進行し、心筋梗塞・脳梗塞の危険性が高まります。
糖尿病・脂質異常症などの生活習慣病
睡眠中の酸素不足やストレスにより、インスリンの働きが低下します。その結果、糖尿病の発症・悪化、脂質異常症の進行などにつながります。
日中の生活への影響
日中の強い眠気やだるさにより、集中力・判断力が低下します。その結果、仕事や学業の効率が落ちたり、自動車運転中の居眠りによる交通事故のリスクが高まります。
「いびきの問題」ではなく「全身疾患」です
睡眠時無呼吸症候群は、いびきの音だけの問題ではなく、心臓・血管・脳・代謝・メンタルまで、全身に影響する疾患です。
高血圧や糖尿病などをお持ちの方は、特に早めの検査・治療が大切です。
自宅で行う睡眠時無呼吸症候群の検査
高橋医院では、自宅でできる検査を中心に、睡眠時無呼吸症候群の診断を行なっています。
検査の流れ
診察予約・問診
まずは睡眠時無呼吸症候群外来の受診予約をお取りください。
診察では、次の内容について詳しくお伺いします。
- いびきの有無・頻度
- 日中の眠気の程度
- 既往歴(高血圧・糖尿病など)
- 生活習慣(体重増加・飲酒・喫煙など)
ご家族が一緒に来院される、または寝ている時の様子を聞き取ることができれば、診断の助けになります。
自宅での簡易PSG検査
睡眠時無呼吸症候群が疑われる場合、自宅で行う簡易PSG検査をご案内します。
簡易PSD検査とは、睡眠中の呼吸状態を調べて、睡眠時無呼吸症候群の可能性を確認する「自宅でできる睡眠検査」です。
- 就寝前に指先・胸・鼻などにセンサーを装着し、いつも通り寝ます
- 心拍数・血中酸素飽和度・呼吸の状態などを記録します
- 翌日、機器を返送すると、データ解析が行われます
| 簡易PSG検査(検査・解析費用) 保険適用(3割負担)の場合 | おおよそ 5,000円 程度 |
|---|
結果説明・必要に応じて精密PSG検査
簡易検査の結果が出たら、外来で検査結果をご説明します。
このとき、「無呼吸・低呼吸が1時間あたり何回起きているか」を表す指標として、AHI(無呼吸低呼吸指数)を確認します。
AHIの値により重症度が下記のように分類されています。
- 軽症:5〜15
- 中等症:15〜30
- 重症:30以上
AHI 5以上で、日中の眠気などがあれば睡眠時無呼吸症候群と診断されます。
より詳細な評価が必要な場合には、精密PSG検査をご案内することがあります。
治療について|シーパップ療法と生活習慣の改善
睡眠時無呼吸症候群の治療は、生活習慣の見直しとシーパップ(CPAP)療法が中心となります。
生活習慣の改善
- 体重管理(減量):首まわりの脂肪を減らし、気道を広げる
- アルコールを控える:寝る前のお酒は無呼吸を悪化させます
- 禁煙:のどのむくみを減らし、気道を保護する
- 寝る姿勢の工夫(仰向けより横向き寝が良い場合も)
生活習慣病(高血圧・糖尿病・脂質異常症など)がある場合は、生活習慣病外来と連携しながら全体の管理を行います。
シーパップ(CPAP)療法
CPAP(Continuous Positive Airway Pressure)療法は、睡眠中に専用のマスクを装着し、一定の圧力の空気を送り続けることで、気道の閉塞を防ぐ治療法です。
期待できる効果
- 睡眠中の無呼吸・低呼吸の改善
- 夜間の酸素不足の改善
- 日中の眠気・だるさ・頭痛の軽減
- 高血圧・心血管病リスクの低減
- 居眠り運転など交通事故リスクの低減
シーパップ療法は、いびきや無呼吸を「完全に治す」治療ではありませんが、装置を使用している間は気道が保たれ、呼吸が安定します。
そのため、毎日継続して使用することがとても重要です。
「続けられるか心配」という方へ
最初はマスクに違和感を覚える方も多いですが、「朝すっきり起きられる」「日中の眠気が減った」といった実感とともに、多くの方が少しずつ慣れていきます。装着方法やマスクの種類もご相談いただけます。
シーパップ導入後の通院について
- シーパップ装置は、検査会社と連携して自宅にお届けします。
- 装置には使用状況(時間・日数・無呼吸回数など)が記録され、定期診察時に確認します。
- 原則として月に1回の定期受診が必要です。
| シーパップ管理料 保険適用(3割負担)の場合 | 毎月約 5,000円 程度 |
|---|
高橋医院の睡眠時無呼吸症候群外来の特徴
- 睡眠中のいびき・無呼吸が疑われる方に対し、自宅で行える簡易PSG/精密PSG検査を実施
- 高血圧・糖尿病・肥満などの生活習慣病外来と連携し、全身を見渡した治療を行います
- シーパップ導入後も定期診察で、使用状況・症状の変化・合併症の管理を継続サポート
- 一般内科として、日中の眠気や頭痛、体のだるさなどの背景にある疾患も同時に評価可能
健康診断や予防接種の
ご予約・お問い合わせは
お気軽にどうぞ
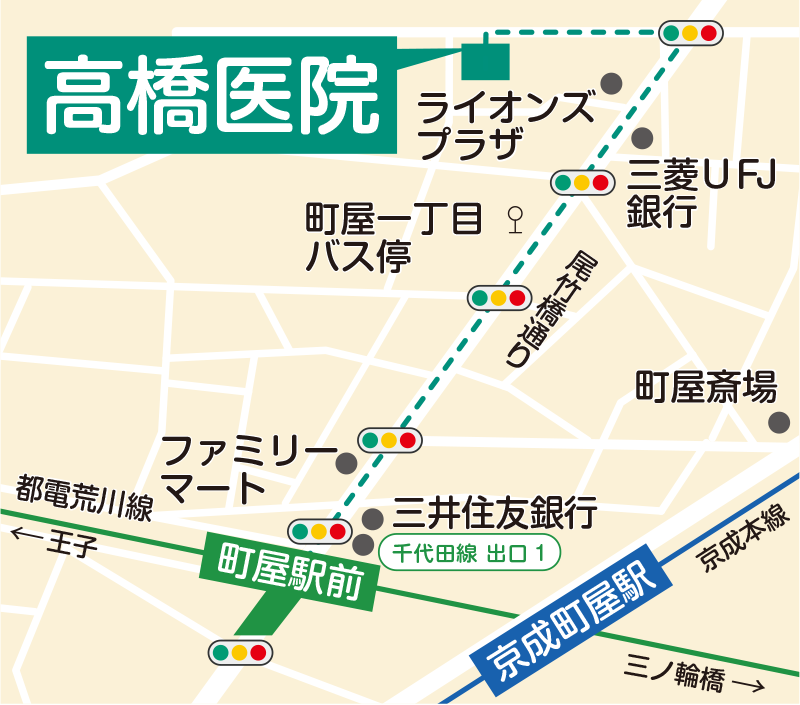
〒116-0001 東京都荒川区町屋3-2-10 ISEビル2F・3F
最寄駅
- 東京メトロ 千代田線「町屋駅」から徒歩7分
- 都電荒川線「町屋駅前駅」から徒歩7分
- 京成線「町屋駅」から徒歩9分
駐車場:お車でお越しの方は当クリニック1Fに駐車ください
駐輪場:自転車でお越しの方は当クリニック1Fに駐輪ください
03-3810-5665
受付 9:00~12:00 / 14:30~18:00
第2・第4土曜日を除く
現金のみの支払いとなります
診察受付時間
| 科目 | 診察受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|---|
| 消化器内科 内科 外科 整形外科 | 9:00-12:00 | ● | ● | ● | ● | ● | ▲ | ● |
| 14:30-18:00 | ● | ● | ● | ● | ● | ▲ | ● | |
| 胃内視鏡 | 9:00-12:00 | ● | / | ● | / | ● | / | / |
| 大腸内視鏡 | 14:30-18:00 | / | / | / | ● | / | / | / |
| 耳鼻咽喉科 | 9:00-12:00 | ● | / | ● | / | ● | / | / |
| 眼科 | 9:00-12:00 | / | ● | / | ● | / | / | / |
- ▲:第2・第4土曜日は休診となります。
- 胃内視鏡検査:月・水・金の午前のみ(祝日を除く)
- 大腸内視鏡検査:木曜日の午後のみ(祝日を除く)
- 耳鼻咽喉科:月・水・金の午前診療のみ
- 眼科:火・木の午前診療のみ
- 眼科・耳鼻科は、祝日は休診となります。
